Antiemetikum risikoassessering
Vurder risikofaktorer
Velg hvilke av de følgende faktorene gjelder for pasienten
Anbefalt forebyggende behandling
Når du tar medikamenter som kirurgisk anestesi, opioider eller kjemoterapi, er kvalme og oppkast ofte en uunngåelig bivirkning. Men det er ikke noe du må tåle. Antiemetika er medisiner spesifikt designet for å stoppe eller forebygge denne typen kvalme, og valget av riktig medisin kan gjøre en stor forskjell for komfort, gjenoppretning og kostnader. Det handler ikke bare om å gi noe som «hjelper litt» - det handler om å velge riktig medisin for riktig situasjon, med riktig dose og riktig tidspunkt.
Hva er antiemetika, og hvordan virker de?
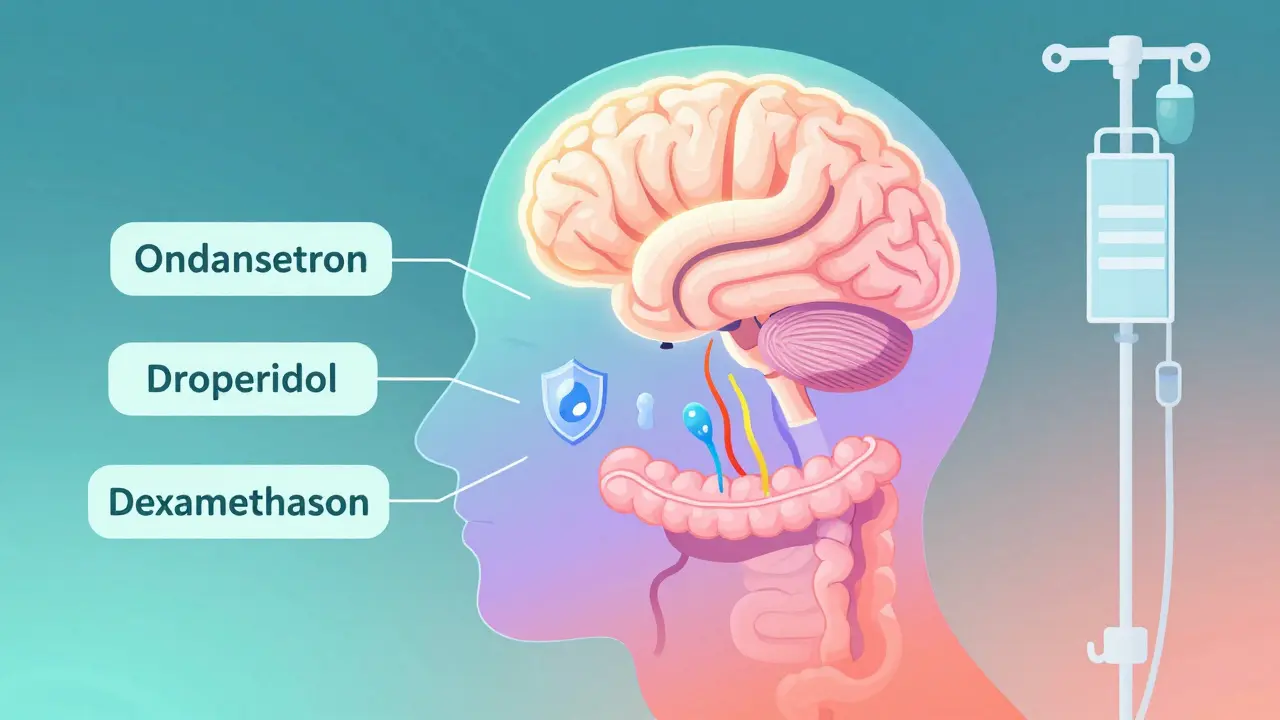
Antiemetika er en gruppe medisiner som virker på ulike deler av hjernen og mage-tarmkanalen for å hemme kvalme og oppkast. De fungerer ikke alle på samme måte. De vanligste typene virker på nevrotransmittere som serotonin, dopamin og acetylkolin. For eksempel blokkerer ondansetron en 5-HT3-reseptorantagonist som hemmer serotonin i både hjernen og tarmen, og er en av de mest brukte medisinene mot kvalme etter kirurgi og kjemoterapi. Droperidol virker ved å blokkere dopaminreceptorer, mens dexamethason, en korticosteroide, reduserer betennelse og påvirker sentrale reguleringssystemer i hjernen.Hver type har sine styrker og svakheter. Ondansetron er raskt effektiv - ofte i løpet av 15-30 minutter - og har god effekt mot postoperativ kvalme (PONV). Men det kan gi hodetmerter og svimmelhet hos mange. Droperidol er billigere og like effektivt, men krever oppmerksomhet for mulig QT-forlengelse på hjertet, spesielt ved høyere doser. Dexamethason tar 4-5 timer før det virker, så det brukes ofte som en tilleggsmedisin, ikke som førstevalg.
Hvilke antiemetika brukes mest, og hva sier forskningen?
En stor metaanalyse fra 2023 med over 6.600 pasienter som hadde keisersnitt viste at 5-HT3-reseptorantagonister som ondansetron og granisetron var best for å forebygge kvalme etter operasjon. Men når det gjelder oppkast, var sedativa og kombinasjoner av droperidol og dexamethason mer effektive. Det er en viktig forskjell: kvalme og oppkast er ikke det samme. Noen medisiner stopper kvalme, men ikke oppkast. Andre gjør begge.Droperidol, selv om det er gammelt og billig (cirka 0,50 kr per dose), har vist seg å være mer effektivt enn tropisetron i flere studier. I en studie hadde bare 14,5 % av pasientene som fikk droperidol PONV, mot 26,7 % som fikk tropisetron. Og det er ikke bare effektivitet - det er også økonomi. Ondansetron koster omtrent 1,25 kr per 4 mg dose, mens droperidol koster bare en tiendedel av det. I en tid med begrensede ressurser, er dette en viktig faktor.
Metoklopramid har en unik egenskap: det øker bevegelsen i tarmen. Det er derfor godt for kvalme som kommer av tarmstans, men dårlig for ren medikamentkvalme. Ved 10 mg dose har det bare 44 % effekt, men ved 25 mg stiger den til 68 %. Det betyr at mange pasienter får for lite. I eldre pasienter kan det imidlertid gi alvorlige uønskede virkninger som akatisi (uvilje og urolighet), og mange sykehus har byttet til olanzapin for denne gruppen.
Hvordan velger man riktig medisin? Risikovurdering er nøkkelen
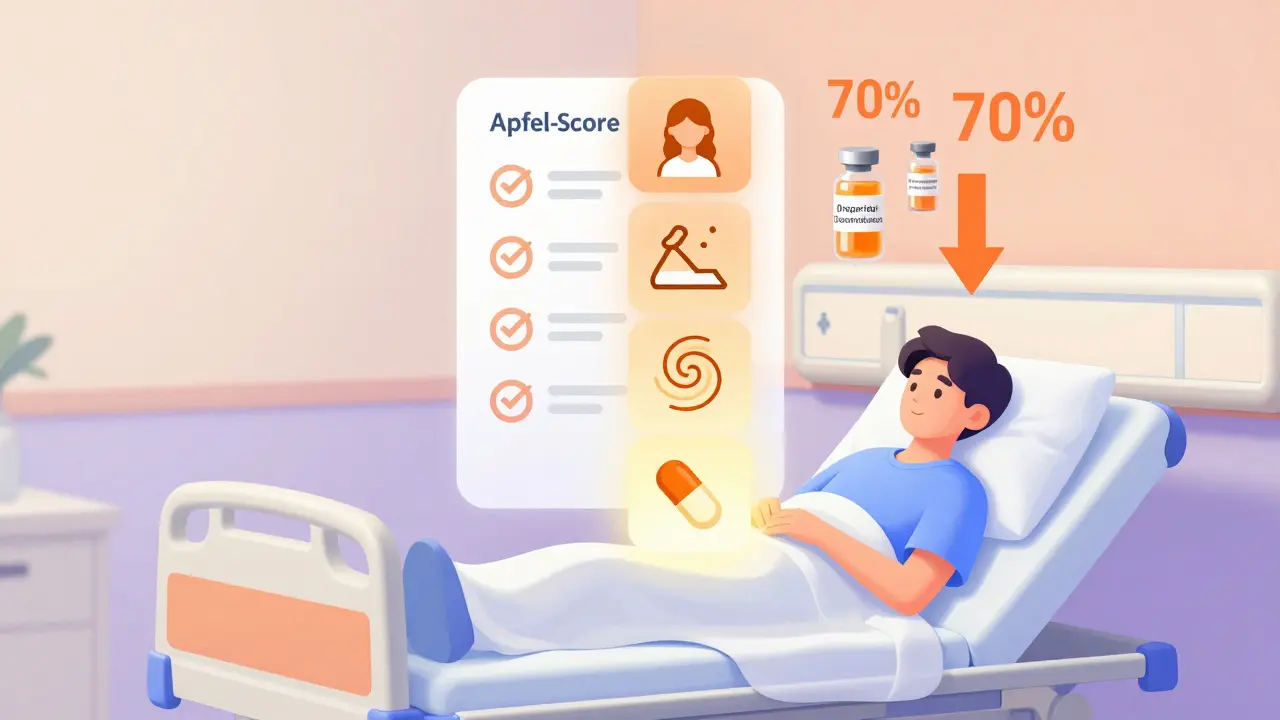
Det er ikke lenger riktig å gi alle samme medisin etter operasjon. I stedet bruker klinikere en standardisert risikovurdering kalt Apfel-scoren. Den tar hensyn til fire faktorer:- Kvinne (2,2 ganger høyere risiko)
- Ikke-røyker (1,9 ganger høyere risiko)
- Forrige PONV eller bevegelsessykdom (3,1 ganger høyere risiko)
- Postoperativ bruk av opioider (1,5 ganger høyere risiko)
Hvis du har 0-1 faktorer: ingen forebygging nødvendig. Gi medisin bare hvis kvalmen kommer.
Hvis du har 2 faktorer: én medisin - enten ondansetron 4 mg IV eller droperidol 0,625-1,25 mg IV.
Hvis du har 3-4 faktorer: kombiner to medisiner. Det beste er droperidol + dexamethason 8 mg IV. Dette reduserer risikoen for PONV med opptil 70 % sammenlignet med ingen behandling.
Dette er ikke bare teori. I et kvalitetsforbedringsprosjekt ved Massachusetts General Hospital i 2023, reduserte kombinasjonen av dexamethason 4 mg og ondansetron 4 mg behovet for «rescue-medisiner» med 32 % sammenlignet med ondansetron alene.
Hva med nye og dyre medisiner?
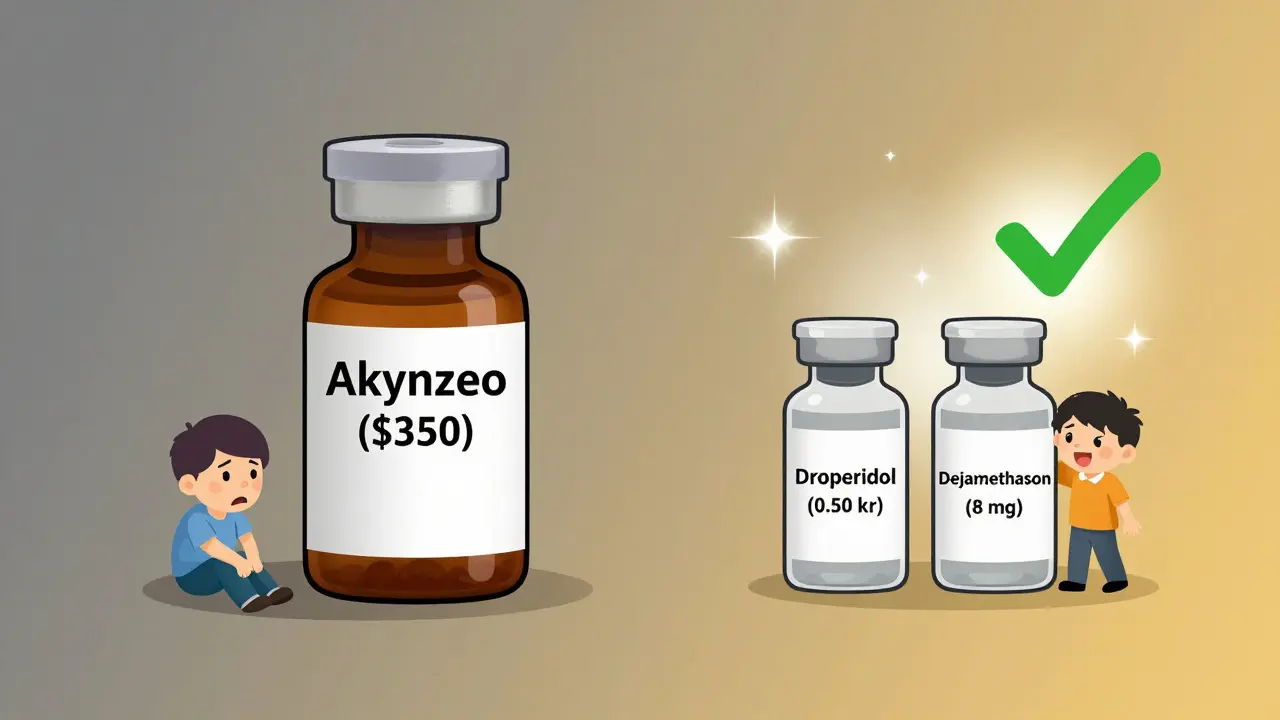
Det finnes nye kombinasjoner som Akynzeo (netupitant/palonosetron), som er svært effektiv mot kvalme fra kjemoterapi - men den koster rundt 350 kr per dose. Det er 280 ganger mer enn ondansetron. For de fleste pasienter med postoperativ kvalme er det ikke nødvendig. De nye medisinene er ment for refraktær kvalme - kvalme som ikke svarer på vanlige midler.Det er også nytt: intranasal ondansetron (Zuplenz), godkjent i 2024. Den er nyttig for pasienter som ikke kan drikke eller svelge, og den har 89 % bioavailabilitet sammenlignet med intravenøs givning. Men den er dyrere enn tabletter, og ikke tilgjengelig i alle sykehus.
Det er viktig å forstå: de dyreste medisinene er ikke alltid de beste. For de fleste tilfeller er en enkel, godkjent kombinasjon av droperidol og dexamethason bedre enn en ny, dyr medisin.
Hvilke bivirkninger bør du være oppmerksom på?
Alle antiemetika har risiko. Ondansetron kan forlenge QT-intervallet på hjertet - spesielt hos pasienter med eksisterende hjerteproblemer eller bruk av andre medisiner som påvirker hjertet. FDA har en svart boks-advarsel for dolasetron og ondansetron i slike tilfeller.Droperidol kan også forlenge QT-intervallet, men ved lave doser (0,625-1,25 mg) er risikoen lav. Likevel krever det EKG-overvåking hvis du gir mer enn 1,25 mg.
Metoklopramid kan gi ekstrapyramidale effekter som ufrivillige bevegelser - spesielt ved doser over 300 mg per uke. Det er vanlig i eldre pasienter, og mange sykehus har sluttet å bruke det som førstevalg for dem.
Scopolamin-plasser (transdermale) fungerer bra mot bevegelsessykdom, men er svært dårlige for medikamentutløst kvalme. De krever 4 timer før de virker, og er ikke egnet for akutt behandling.
Hva sier pasienter?
På Drugs.com har ondansetron en gjennomsnittlig rating på 4,2 av 5 basert på over 1.200 anmeldelser. Mange skriver at kvalmen forsvinner «innen 15 minutter». Men 32 % rapporterer hodetmerter som bivirkning. På Reddit, i r/Anesthesiology, skriver anestesiologer at droperidol 0,625 mg gir bedre kontroll med mindre sovighet enn ondansetron 4 mg - spesielt hos pasienter som er vant til opioider.En legemann på Medscape rapporterte at metoklopramid 10 mg ga akatisi hos 8 % av eldre pasienter - så de byttet til olanzapin 2,5-5 mg. Det er et eksempel på hvordan praktisk erfaring endrer rutiner.
Hva er fremtiden?
Fremtiden for antiemetika er presisjon. Det er ikke lenger «en stor dosis passer alle». Forskere undersøker nå genetiske varianter som CYP2D6, som påvirker hvordan kroppen bryter ned ondansetron. Noen mennesker bryter det ned raskt - og da virker det dårlig. Andre bryter det ned sakte - og da kan det gi for mye effekt.Det er også en voksende bevegelse for «antimemetika-styring» i sykehus. Over 70 % av helseforetakene i USA har nå implementert programmer som sikrer at riktig medisin gis til riktig pasient. Resultat? 15-25 % lavere kostnader og færre uønskede virkninger.
Sammenlignet med 2004, da man bare brukte ondansetron for alle, er dagens tilnærming mye mer sofistikert. Det handler om å bruke de riktige verktøyene til de riktige problemene. Og det er ikke bare bedre for pasientene - det er bedre for helsetjenesten.
Hva er den beste antiemetikum for postoperativ kvalme?
For de fleste pasienter med moderat risiko for postoperativ kvalme (PONV) er ondansetron 4 mg eller droperidol 0,625-1,25 mg IV de beste valgene. For høyrisikopasienter (3-4 Apfel-faktorer) er kombinasjonen av droperidol og dexamethason 8 mg IV mest effektiv. Det er ikke bare effektivt - det er også billigere enn nye kombinasjoner.
Er droperidol trygt?
Ja, ved lave doser (0,625-1,25 mg) er droperidol trygt for de fleste. Risikoen for QT-forlengelse er lav, og det har vist seg å være mer effektivt enn ondansetron i flere studier. Det krever imidlertid EKG-overvåking hvis du gir mer enn 1,25 mg, og det bør unngås hos pasienter med tidligere hjerteproblemer.
Hvorfor brukes dexamethason hvis det tar 4-5 timer å virke?
Dexamethason virker ikke raskt, men det har en langvarig effekt og forsterker virkningen av andre antiemetika. Det brukes derfor som en tilleggsmedisin, ikke som en førstevalg. Ved å gi det sammen med ondansetron eller droperidol, øker du sannsynligheten for å unngå kvalme i hele 24-timersperioden.
Hva er forskjellen mellom kvalme og oppkast i behandling?
Kvalme og oppkast er forskjellige fysiologiske prosesser. Noen medisiner stopper kvalme, men ikke oppkast. Ondansetron er god mot kvalme, men droperidol og dexamethason er bedre for å stoppe oppkast. Det er derfor viktig å velge medisin basert på hva pasienten opplever - og hvilken risikofaktor de har.
Er det nødvendig å bruke antiemetika for alle som har kirurgi?
Nei. Kun pasienter med 2 eller flere Apfel-risikofaktorer bør få forebyggende behandling. For pasienter med 0-1 risikofaktor er det bedre å vente og gi medisin bare hvis kvalme kommer. Dette reduserer unødvendig bruk, kostnader og risiko for bivirkninger.
Tora Jane
January 24, 2026 AT 08:42Det er så bra å se at noen faktisk tar tid til å skrive noe nyttig i stedet for bare å si 'jaja'. Dette hjalp meg veldig med å forstå hvorfor jeg fikk så mye kvalme etter keisersnitt. Takk!
Håvard Paulsen
January 25, 2026 AT 01:45Det er jo rart at vi fortsatt bruker ondansetron som standard når droperidol er billigere og bedre. Folk tror at dyrere = bedre men det er bare marketing. Jeg har sett pasienter som fikk 0 kvalme med 0,625 mg droperidol og ikke engang hodetmerter. Det er ikke magi, det er vitenskap.
Det er bare så mange som ikke vil endre rutiner fordi de ikke vil lære noe nytt.
Jorid Kristensen
January 25, 2026 AT 05:50Det er så irriterende at vi gir alle samme medisin. Hvorfor ikke teste genetiske varianter først? Det er jo ikke vanskelig. Vi har teknologien. Bare la folk betale for det selv hvis de vil ha presisjon. Det er ikke mitt ansvar å finansiere personlig medisin.
Daniel Cash Kristiansen
January 26, 2026 AT 04:04Det er jo en skam at sykehusene ikke bruker Akynzeo som standard. Det er den eneste medisinen som virkelig fungerer. Alt annet er bare plassering av plasser. Det er ikke medisin, det er gjetning. Og nå skal vi spare på 0,50 kr? Hva er det for en helsetjeneste vi har?
Det er bare fordi folk ikke forstår forskning at vi har så mange unødvendige bivirkninger. Det er ikke bare kostnader, det er menneskeliv.
Tom André Vibeto
January 27, 2026 AT 02:06Det er som å velge verktøy i verkstedet. Du kan ikke bruke en hammer til å skrue inn en skrue. Ondansetron er ikke en 'alle-tilfelle'-medisin, det er en spesialverktøy. Og droperidol? Det er som en gammel, sterk kniv – ikke elegant, men den klipper gjennom alt.
Vi har glemt at medisin ikke er teknologi, det er kunnskap. Og kunnskap er ikke noe du kjøper, det er noe du forstår. Og for å forstå må du se på pasienten, ikke bare på prislappen.
Torbjørn Kallstad
January 28, 2026 AT 05:39Ja ja, droperidol er billig, men har du sett hva som skjer når folk får det i høyere doser? QT-forlengelse, hjertestans, død. Det er ikke bare en 'liten risiko'. Det er en tidbombe som vi legger i hver pasient. Og så sier du 'det er trygt'? Nei. Det er kriminelt. Vi bør forbode det. Det er ikke behandling, det er eksperiment.
Det er bare fordi folk ikke vil se det som det er: en farlig, gammel medisin som folk holder på fordi de er lat.
Tanja Brenden
January 29, 2026 AT 06:07OMG. Dette er akkurat det jeg har prøvd å si i årevis! Dexamethason + droperidol er GØD. Jeg jobber på sykehuset og vi brukte ondansetron i 5 år og så skiftet vi. Kvalme sank med 60 % i 3 måneder. Pasientene sier de føler seg bedre. Ikke bare mindre kvalme – de føler seg LIVET. Det er ikke bare medisin, det er menneskelighet.
Vi må slutte å tenke i kroner og begynne å tenke i helse. Det er ikke en kostnad – det er en investering i mennesker. ❤️
Runa Bhaumik
January 30, 2026 AT 10:30Det er viktig å påpeke at Apfel-scoren ikke tar hensyn til kulturelle eller sosiale faktorer. I noen samfunn er det ikke vanlig å rapportere kvalme, og da blir risikoen underestimert. Det er ikke bare genetikk og doser – det er også språk, tradisjon og tillit til helsepersonell.
Vi må utvikle en mer inkluderende modell. Ikke bare for pasienter, men for systemet. Ellers blir vi bare gode på å behandle de som allerede er høyt i systemet.
Ivar Leon Menger
February 1, 2026 AT 09:30har du sett hvor mye ondansetron koster i sverige? det er 2 ganger mer enn her. og vi har jo ikke akynzeo i alle sykehus. droperidol er det eneste som virker i småkommuner. jeg jobber på et sykehus med 30 senger og vi har ikke penger til nye medisiner. det er ikke fordi vi er dumme, det er fordi vi er realistiske.
og ja jeg vet at det kan forlenge qt men vi overvåker det. det er ikke en bomb. det er en del av jobben
linn Bjorvatn
February 2, 2026 AT 11:44Det er ikke tilstrekkelig å bare nevne CYP2D6-varianter. Vi må også vurdere polyfarmasi, leverfunksjon og interaksjoner med antidepresiva. Det er ikke bare en genetisk faktor – det er et komplekst nettverk av farmakokinetiske og farmakodynamiske variabler. Enkelhet er ikke en strategi – det er en feil.
Vi trenger et systematisk, algoritmisk tilnærming som integrerer klinisk data, laboratorieverdier og genetisk profil. Ellers er vi bare i en forhistorisk fase.
Filip overas
February 2, 2026 AT 23:35Det er en del av en større sammensvergelse. De store farmasøytiske selskapene vil ikke at vi bruker droperidol. Det er fordi det ikke er patentert. Det er en del av en plan for å kontrollere helsetjenesten. De vil ha deg avhengig av dyre medisiner. Akynzeo? Det er ikke medisin – det er en felle.
De har skjult studier som viser at droperidol er tryggere enn de sier. De forandrer EKG-kriterier for å forfølge det. Det er ikke medisin – det er kontroll.
Linn Leona K
February 4, 2026 AT 12:26det er så bra å se at folk faktisk snakker om dette. jeg hadde kvalme i 3 dager etter operasjon og ingen sa noe om droperidol. jeg tenkte det var 'normalt'. men nå skjønner jeg at det ikke var det.
hvis du har kvalme etter operasjon – spør om droperidol. ikke vent til det er for sent. det er ikke for mye å be om. det er retten din.
ps: takk for at du skrev dette. det hjalp meg. 🙏