Stevens-Johnson syndrom og toksisk epidermal nekrolyse er sjeldne, men ekstremt alvorlige reaksjoner på legemidler - og de kan være livstruende. De tilhører samme sykdomsspekter, hvor forskjellen ligger i hvor mye huden avskilles. Stevens-Johnson syndrom (SJS) påvirker mindre enn 10 % av kroppens hudoverflate, mens toksisk epidermal nekrolyse (TEN) rammer mer enn 30 %. Mellom dem ligger en overgangsform med 10-30 % hudavskilling. Begge sykdommene starter ofte som en vanlig influensa: feber, hodepine, hoste og smerter i halsen. Men innen få dager kan det utvikle seg til at huden løsner som et papirblad - og det er der det blir livsfarlig.
Hvordan begynner det?
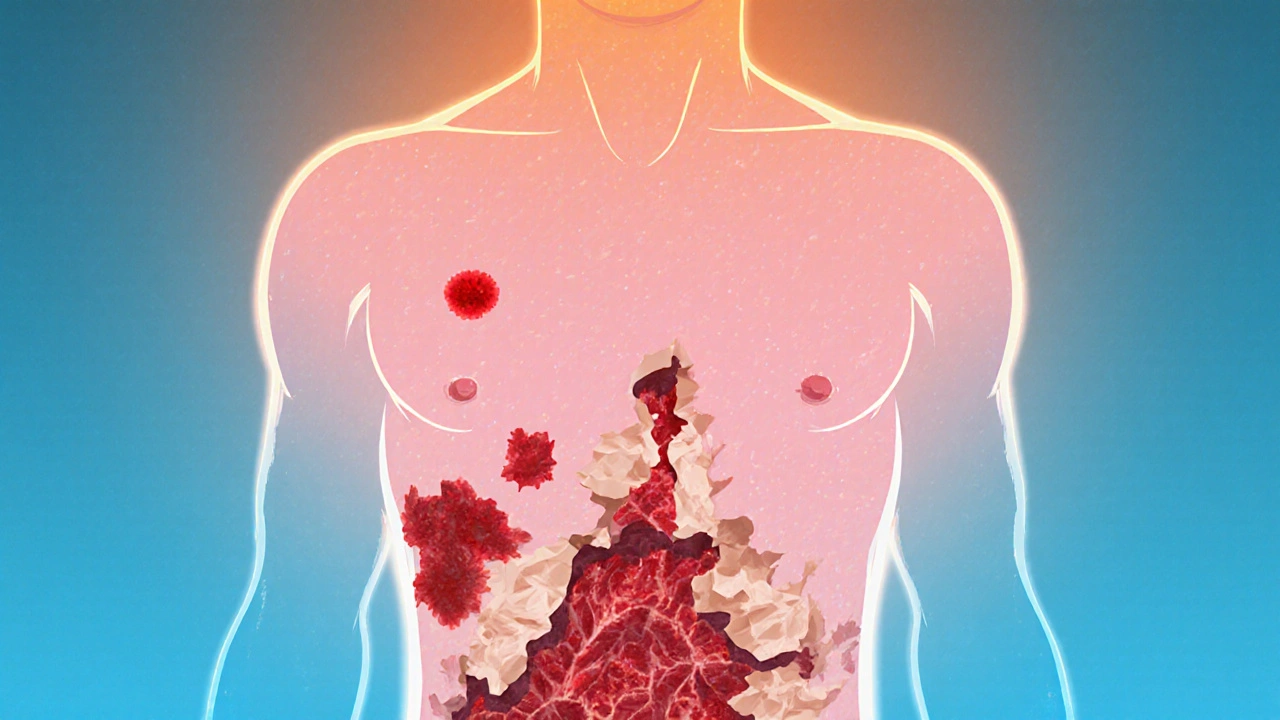
Symptomen kommer ikke plutselig. De starter ofte 1-3 uker etter at du har tatt et nytt legemiddel. Noen ganger, hvis du har hatt en lignende reaksjon før, kan det skje allerede etter 48 timer. Den første fasen ligner en vanlig virusinfeksjon: du føler deg svak, har feber over 39 °C, og kanskje røde øyne eller smerter i munnen. Det er lett å tro det er bare en vanlig forkjølelse. Men hvis du får røde, flate flekker på brystet, ryggen eller beina - spesielt hvis de blir til blærer - er det tid til å søke umiddelbar hjelp.Disse flekkene utvikler seg raskt til blærer som smelter sammen og fører til at hudlaget løsner. Det kalles Nikolsky-tegnet: hvis du trykker lett på den røde huden, slippes det av et lag hud som om det var papir. Samtidig blir slimhinnene i munnen, øynene, genitalene og luftveiene alvorlig påvirket. Nesten alle som får SJS/TEN får sår i munnen - det er som å ha en tørr, brannskadet mundhule. Du kan ikke spise, drikke eller tale. Øynene blir tørre, smerter og kan bli skadet på varig vis.
Hva forårsaker det?
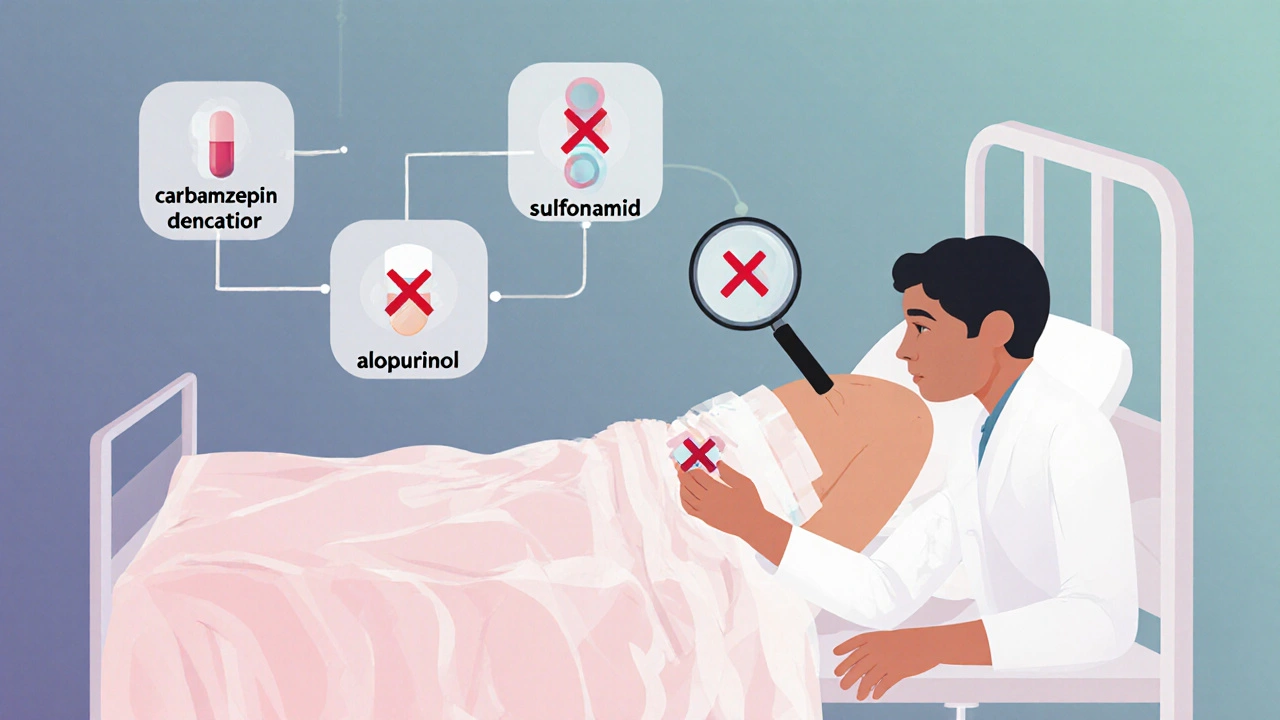
Over 80 % av tilfellene er forårsaket av legemidler. De tre vanligste årsakene er:- Antiepileptika som karbamazepin, fenytin og lamotrigin (30 % av tilfellene)
- Sulfonamid-antibiotika som trimetoprim-sulfametoksazol (20 %)
- Allopurinol, som brukes mot gikt (15 %)
Andre legemidler som kan utløse reaksjonen inkluderer NSAID-er (som ibuprofen og naproxen), nevirapin og noen vaksiner. Men det er ikke bare legemidlene - noen infeksjoner, spesielt Mycoplasma pneumoniae, kan også forårsake SJS, spesielt hos barn.
Det er ikke bare hvilket legemiddel du tar - det er også hvem du er. Noen mennesker har en genetisk predisposisjon. Hvis du har HLA-B*15:02-genvarianten, øker risikoen for karbamazepin-indusert SJS med 1000 ganger. Hvis du har HLA-B*58:01, øker risikoen for allopurinol med 80-580 ganger. Derfor krever FDA og andre helsemyndigheter nå genetisk testing før man gir disse legemidlene til folk med visse etniske bakgrunner, spesielt i Asia. I Taiwan har en nasjonal testing av HLA-B*15:02 før karbamazepin har redusert tilfeller med SJS/TEN med 80 %.
Hvordan blir det diagnostisert?
Det er ikke nok å se på huden. Diagnosen krever en hudbiopsi - en liten bit hud tas ut og undersøkes under mikroskop. Der ser man et klart mønster: hele hudlaget er dødt, og det er lite betennelse i underliggende vev. Det skiller SJS/TEN fra andre hudsykdommer som stafylokokk-skallede hud (som ofte rammer barn) eller paraneoplastisk pemfigus.Legen vil også spørre deg nøye om alle legemidler du har tatt de siste ukene - også over-the-counter-produkter, suppler og urtepreparater. Noen ganger må man stoppe alle legemidler for å finne ut hvilket som var skyldig. Det er kritisk for å unngå at du får en ny reaksjon hvis du blir gitt det samme legemidlet igjen.
Hva skjer i kroppen?
Det er ikke en vanlig allergi. Det er en voldsom immunreaksjon der kroppens egne celler angriper huden. Cytotoksiske T-celler og naturlige killerceller frigjør et stoff kalt granulysin - det er som en gift som dreper hudcellene. Det fører til full tykkelse nekrose - hele hudlaget dør og løsner fra underliggende vev. Samtidig sluser kroppen ut store mengder betennelsesmarkører som TNF-alpha og interleukin-6, som forverrer skaden.Det er som om kroppen har tapt kontrollen - og huden er den første og mest synlige ofret. Men skaden er ikke bare på overflaten. Når 30 % eller mer av huden er avskilt, mister kroppen væske og elektrolytter som ved alvorlige branner. Du kan bli dehydrert, ha høyt blodsukker, nyrer som ikke fungerer, og lett utvikle sepsis. Det er derfor de fleste må inn på intensivavdeling eller brannavdeling.
Hvordan behandles det?
Det første du må gjøre? Stoppe alle ikke-essensielle legemidler. Umiddelbart. Det er det viktigste skrittet. Deretter behandles du som en brannskadet pasient. Du trenger store mengder væske - 3-4 ganger mer enn vanlig - for å kompensere for tapet gjennom den åpne huden. Vårt kroppssystem er ikke laget for å tape hud. Det er som å miste et stort lærskinn.Skadene dekkes med ikke-limrende forband, ofte med silke eller silikonbaserte materialer. Ingenting som kan klistre seg fast. Øynene blir renset og smurt med kunstig tåre flere ganger daglig - og en øyelge ser på deg hver dag for å unngå at øyelokkene klever sammen (symblepharon). Dette er en av de vanligste varige skadene.
Det er ingen enkel behandling. IVIG (intravenøs immunglobulin) ble lenge brukt, men nyere studier viser at det ikke reduserer dødeligheten. Steroider er kontroversielle - de kan redusere betennelse, men øker risikoen for infeksjoner. Cyclosporin har vist seg å redusere dødeligheten fra 33 % til 12,5 % i en studie fra 2016. Et nyere alternativ er etanercept - et legemiddel som blokkerer TNF-alpha. I en studie fra 2019 hadde alle 12 pasientene som fikk det innen 48 timer ingen dødsfall - mot 31 % i kontrollgruppen.

Hva skjer etter?
Overleveren er ikke et sluttsvar. Nesten 60-80 % av overlevende får varige problemer. De mest vanlige er:- Tørre øyne, lysfølsomhet, synsforstyrrelser (50-80 %)
- Forandret hudfarge - for mørk eller for lys (70 %)
- Skarmer og forstyrrede negler (40 % og 25 %)
- Uretral strikter eller vaginal adhesjoner (15 % og 10 %)
- PTSD etter intensivt sykehusopphold (40 %)
Mange må leve med tørre øyne resten av livet - med kunstig tåre flere ganger daglig. Noen trenger kirurgi for å åpne forstyrrede urinrør eller vagina. Psykisk helse er ofte glemt i behandlingen - men det er like viktig. En pasient som har sett sin egen hud løsne, som ikke kunne spise i uker, som har ligget i intensiv med en veldig liten sjanse for å overleve - det forandrer deg.
Hvordan unngår man det?
Det beste du kan gjøre er å være oppmerksom på hvilke legemidler du tar. Hvis du har asiatiske røtter og skal ta karbamazepin, spør om HLA-B*15:02-testing. Hvis du har gikt og skal ta allopurinol, spør om HLA-B*58:01-testing. Det er en enkel blodprøve som kan unngå en livsfarlig reaksjon.Det er også viktig å vite at risikoen er lav - bare 1-6 tilfeller per million mennesker hvert år. Men hvis du får røde flekker etter et nytt legemiddel - ikke vent. Ikke ta mer av legemidlet. Ikke vent til morgen. Gå til sykehus. Tid er alt.
Det er ikke bare en hudsykdom. Det er en systemisk krise. Og det er en av de få sykdommene hvor en enkel genetisk test kan forhindre en død.
Hva er forskjellen mellom Stevens-Johnson syndrom og toksisk epidermal nekrolyse?
Forskjellen ligger i hvor mye huden som løsner. Stevens-Johnson syndrom (SJS) påvirker mindre enn 10 % av kroppens hudoverflate. Den overgangsformen, med 10-30 %, kalles SJS/TEN-overgang. Toksisk epidermal nekrolyse (TEN) er den mest alvorlige formen, hvor mer enn 30 % av huden løsner. TEN har høyere dødelighet og mer alvorlige komplikasjoner.
Kan jeg få SJS/TEN av vanlige smertemidler som ibuprofen?
Ja, selv om det er sjeldent. NSAID-er som ibuprofen og naproxen kan utløse SJS/TEN, men det skjer i mindre enn 5 % av tilfellene. De vanligste årsakene er antiepileptika, sulfonamid-antibiotika og allopurinol. Men hvis du får røde flekker og sår i munnen etter å ha tatt et nytt legemiddel - uansett hvilket - bør du stoppe det og søke hjelp.
Hvorfor må jeg stoppe alle legemidler hvis jeg får SJS/TEN?
Fordi det er ofte vanskelig å vite hvilket legemiddel som utløste reaksjonen - spesielt hvis du tar flere. Alle legemidler som ikke er nødvendige for å overleve må stoppes umiddelbart. Det er for å unngå at du får en ny reaksjon hvis du blir gitt det samme legemidlet igjen. Selv om du tror det var et bestemt legemiddel, kan det være en kombinasjon. Derfor er det tryggere å stoppe alt og finne ut senere.
Er SJS/TEN arvelig?
Selv om sykdommen ikke er arvelig i seg selv, er enkelte genetiske variantene som øker risikoen det. Hvis du har HLA-B*15:02 eller HLA-B*58:01, har du en mye høyere risiko for å få SJS/TEN hvis du tar visse legemidler. Disse genene kan arves - så hvis du har hatt SJS/TEN, bør familiemedlemmer som skal ta samme legemidler også bli testet.
Kan jeg ta samme legemiddel igjen hvis jeg har hatt SJS/TEN før?
Nei. Aldri. Hvis du har hatt SJS/TEN forårsaket av et legemiddel, må du unngå det for alltid. Du må også unngå legemidler i samme kjemi-klasse. For eksempel: hvis du fikk det av karbamazepin, bør du unngå alle andre antiepileptika som fenytin og oxkarbazepin. Du bør ha en medisinsk varsling i din journal og bære en medisinsk varselarmband.
Thorvald Wisdom
November 29, 2025 AT 01:19Det er som å få en Netflix-dokumentar om hud som løsner som en plastpose - bare at her er det virkelig, og ingen kan trykke 'pause'.
En gang så jeg en mann i akuttmottaket som bare sa: 'Jeg tok ibuprofen for hodepine.' Og så var han en menneskelig papirforsøk.
Det er ikke en allergi. Det er kroppen din som tar opp en krigsherre og sier: 'Vi tar hele huden. Til gjenjakt.'
Vi må slutte å tenke på legemidler som 'trygge'. De er ikke. De er bomber med navn.
HLA-testing burde være standard før man gir noe som helst - ikke bare for Asiatere. Hvorfor skal vi vente til vi er alle døde før vi tar det alvorlig?
Det er ikke nok å si 'sjelden'. Sjelden er bare et ord for folk som ikke har sett en hud løsne.
En venn min fikk SJS av lamotrigin. Hun overlevde. Men øynene hennes er ikke de samme. Hun ser verden som gjennem et glass som er blitt smeltet.
Det er ikke bare medisin. Det er et moralsk ansvar. Hvor mange har dødd fordi vi valgte å vente?
Vi trenger ikke flere studier. Vi trenger en lov som sier: 'Test før du gir.'
Ellers vil neste person som tar ibuprofen bare være den neste papirfiguren i en uendelig historie.
Det er ikke en hudsykdom. Det er et system som har slått ut.
Charlotte Ryngøye
November 30, 2025 AT 06:40Det er jo så typisk norsk å skrive en 10-siders guide til en sykdom som bare rammer 1 i 2 millioner.
Vi har ikke noe annet å gjøre enn å skrive om hvordan man ikke skal dø av en pille?
Det er ikke en sykdom. Det er en klinisk overreaksjon fra folk som ikke klarer å leve med risiko.
Ikke alle har tid til å teste seg for HLA-variantene før de tar en smertepille.
Hvis du er så redd for legemidler, ta ikke noe. Men ikke skriv som om du er en lege i en TV-serie.
Det er bare for mye informasjon. Jeg vil ikke vite hvordan huden løsner. Jeg vil bare ha en pille og gå videre.
Erling Jensen
December 2, 2025 AT 05:08Har du tenkt på at dette ikke er en tilfeldig sykdom? Det er en planlagt kampanje fra farmasøytisk industri for å få oss til å ta flere tester og dermed betale mer.
HLA-testing? Det er bare en måte å gjøre oss avhengige av helsevesenet.
De vil at vi skal tro at en enkel blodprøve kan redde oss - men det er bare for å skape frykt.
Se på Taiwan - de har redusert tilfellene med 80 %. Men hvem eier de sykehusene der?
Det er ikke genetikk. Det er kontroll.
De vil at vi skal tro at vi ikke er trygge med bare et legemiddel.
Men jeg har tatt karbamazepin i 15 år. Ingen har sagt noe om HLA.
Det er en løgn. De vil ha pengene dine.
Det er ikke for å redde liv. Det er for å lage et marked.
En venn av meg fikk SJS. Han sa at han ikke hadde tatt noe nytt. Men de sa likevel det var legemidler.
Det er ikke sykdom. Det er en konspirasjon.
De vil at vi skal være redd for hver pille vi tar.
Christer Nordvik
December 3, 2025 AT 18:01Det er en av de mest viktige tekster jeg har lest på lenge.
Ikke fordi det er komplekst, men fordi det er menneskelig.
Jeg har en kusine som overlevde TEN for 8 år siden.
Hun bruker kunstig tåre hver time. Hun kan ikke sove uten å fukte øynene.
Men hun griner fortsatt. Og det er det som virkelig teller.
Det er ikke bare om å unngå legemidler. Det er om å lytte til kroppen din.
En rød flekk? Ikke vent. Ikke ta mer. Ikke vent til morgen.
Det er en enkel regel - men den kan redde liv.
Det er ikke en sykdom for andre. Det er en advarsel for oss alle.
Takk for at du skrev dette. Det trengs.
Vi må snakke mer om dette. Ikke bare i sykehus. Men i kjøkkenet, på kaféen, i bussen.
Det er ikke en sjelden sykdom. Det er en menneskelig tragedie som vi kan stoppe.
Astrid Aagjes
December 4, 2025 AT 02:46ja jeg tror jeg har lest dette 3 ganger nå og hver gang blir jeg mer rørt
ikke fordi jeg er en doktor eller noe
men fordi jeg tenker på min mor som tok allopurinol og aldri sa noe om at hun hadde røde flekker
og så ble hun syk og det var for sent
hun overlevde men øynene hennes er ikke de samme
og jeg tenker på alle de som ikke overlever
og jeg tenker på hvor enkelt det hadde vært å teste for det
ikke fordi jeg er paranoid
men fordi jeg vil ikke at noen skal gå gjennom det
det er ikke bare medisin
det er kjærlighet
å spørre før du tar noe
å si nei når du ikke er sikker
å lytte til kroppen din
det er så enkelt
men vi glemmer det
og det er så trist
Reidun Øvrebotten
December 4, 2025 AT 05:26Det er ikke bare en sykdom. Det er en kall til bevissthet.
Vi lever i en verden der vi tar piller som om de var sukkerterter.
Men kroppen vår er ikke en maskin. Den er et ømme, komplekst, levende verk.
En enkel genetisk test kan redde en liv. Ikke bare et liv. En familie. En kjærlighet.
Det er ikke nok å si 'sjelden'. Det er nok å si 'hvis det skjer, er det dødelig'.
Vi må slutte å se på medisin som en løsning. Den er en kraft. En makt. En ansvar.
Min bestefar tok et legemiddel i 20 år. Han døde ikke. Men han mistet en del av seg selv.
Det er ikke bare om å overleve. Det er om å leve.
Vi må snakke om dette. Ikke bare i sykehus. Ikke bare i vitenskap. Men i kjøkkenet, på skolen, i bussen.
Det er ikke en sykdom for andre. Det er en advarsel for oss alle.
Vi har makt. Vi har kunnskap. Vi har valg.
La oss bruke dem.
For hver pille vi tar, er det en liten død som kan unngås.
Liv Hanlon
December 5, 2025 AT 11:12Charlotte, du er en idiot. Det er ikke 'for mye informasjon'. Det er liv eller død.
Det er ikke 'norsk overreaksjon'. Det er en sykdom som dreper folk som ikke vet at de er i fare.
En kvinne jeg jobbet med fikk SJS av en vanlig pille. Hun var 28. Hun ble ikke tatt alvorlig. Hun døde.
Det er ikke en kritikk av medisin. Det er en kritikk av vårt apati.
Vi er så vant til å tro at 'det skjer ikke med meg'.
Men det skjer. Og det skjer fordi vi ikke lytter.
Det er ikke 'for mye'. Det er ikke nok.
Om du ikke vil lese det, da. Men ikke skriv som om du er smartere enn folk som har sett det med egne øyne.
Det er ikke en sykdom for andre. Det er en skandal for oss alle.
Vi må gjøre noe. Ikke bare snakke. Gjøre.
Inger Quiggle
December 7, 2025 AT 04:25OK MEN HØR HER
MIN KJÆRE FRA 2019 FIK TEN AV IBUPROFEN
OG HUN VAR I INTENSIV I 3 UKER
HUN KUNNE IKKE TALE
HUN KUNNE IKKE SPISE
HUN KUNNE IKKE SØVE FORDI ØYNENE HENNES VAR SOM BRANN
OG NÅ HAR HUN IKKE NOEN NERVER I HUDEN LENGRE
OG HUN SKRIVER MEG NÅR HUN HAR SØTT VANN I ØYNE
OG JEG HAR IKKE KUNNET SE EN PILLE IGJEN SÅ DØD
DET ER IKKE EN SYKDOM
DET ER EN KRISE
OG VI ER ALLE DØDE I DETTE LANDET OM VI IKKE GJØR NOE
EN PILLE KAN DRÆPE
OG VI GJØR SOM INGEN HØRER
OG DET ER SKREKKELEG
Bjørn Lie
December 8, 2025 AT 19:29Det er en viktig sak. Ikke fordi det er mange som får det. Men fordi det er så lett å unngå.
Vi trenger ikke mer medisin. Vi trenger mer bevissthet.
En enkel spørsmål: 'Har du tatt noe nytt?'
En enkel handling: 'Ikke ta mer.'
En enkel test: 'Kan vi teste?'
Det er ikke vanskelig. Det er bare vanskelig å si nei til en pille.
Men det kan redde et liv.
Det er ikke bare om å overleve. Det er om å leve.
La oss være forsiktige. Ikke fryktige. Forsiktige.
For hver eneste pille vi tar, er det en liten valg.
La oss velge riktig.
Jonas Askvik Bjorheim
December 9, 2025 AT 13:09Det er jo så mye teori. HLA-B*15:02? HLA-B*58:01? Det er bare en masse genetisk jargon som ingen forstår.
Vi trenger ikke mer informasjon. Vi trenger mer praktisk hjelp.
Det er ikke nok å si 'test deg'. Hvor får jeg testen? Hvor mye koster den? Hvor lenge må jeg vente?
Det er lett å skrive en artikkel. Men det er vanskelig å gjøre noe.
Det er ikke sykdommen som er problemet. Det er systemet.
Vi må ha en enkel app. En knapp. 'Har du tatt noe nytt?'
Ellers er det bare flaskepost i en storm.
Petter Larsen Hellstrøm
December 10, 2025 AT 18:03Det er ikke bare informasjon. Det er en advarsel fra kroppen selv.
En rød flekk er ikke en allergi. Det er en alarm.
Vi må slutte å ignorere det.
Det er ikke nok å si 'det skjer ikke med meg'. Det er en kraftig feil.
Det er ikke bare om å unngå legemidler. Det er om å respektere kroppen.
En enkel test kan redde en liv. Ikke bare et liv. En familie. En fremtid.
Vi må ikke vente til det er for sent.
Det er ikke en sykdom for andre. Det er en ansvar for oss alle.
Ikke vent. Ikke ta mer. Ikke vent til morgen.
Det er enkelt. Men det er viktig.
Thorvald Wisdom
December 11, 2025 AT 10:06Det er ikke nok å si 'test deg'. Vi må ha det som standard. Som en pass. Som en ID-kort.
Det er ikke et valg. Det er en nødvendighet.
En pille kan drepe. En test kan redde.
Det er ikke en sykdom. Det er et valg.
Vi velger å ignorere. Vi velger å vente.
Men kroppen velger ikke.
Den bare dør.